Hace 10 años Elisabet Tassara se dedica a estudiar a las personas mientras duermen para diagnosticar enfermedades que de no ser tratadas, pueden tener graves desenlaces.
Por Libby Rose
El 19 de marzo se celebra el Día Mundial del Sueño. Se trata de un evento anual organizado por la Comisión del Día Mundial del Sueño de la Asociación Mundial de Medicina del Sueño (WASM) desde 2008, cuyo objetivo es concientizar sobre los beneficios de un sueño bueno y saludable y los problemas relacionados con los trastornos al dormir, los tratamientos relacionados y la necesidad de información.
Según informa la Fundación Favaloro, los problemas del sueño constituyen una epidemia global que amenaza la salud y la calidad de vida de hasta el 45% de la población mundial.
E el marco de esta fecha, El Cuco Digital entrevistó a Elisabet Tassara, técnica en polisomnografía, una ciencia que detecta los trastornos en el sueño y puede diagnosticar y prevenir graves problemas de salud. La especialista, oriunda de Buenos Aires, pero radicada en San Carlos, trabaja desde 2011 estudiando a las personas mientras duermen.
¿Qué es la polisonnografía?
La polisonmografia es el estudio del sueño que se realiza para diagnosticar varias enfermedades como ciertos trastornos de sueño.
¿Cómo se realiza el estudio?
Se estudia al paciente durante las cuatro etapas del sueño (más profundo) y sueño rem (Movimiento Ocular Rápido, por sus siglas en inglés), cómo es la calidad del sueño, a la vez que se mide el IDR que es el Índice de Disturbio Respiratorio que evalúa por parámetros si un paciente tiene apneas del sueño desde el rango leve al severo.
¿Qué son las apneas?
Se considera apnea a 8 segundos sin respirar durante el sueño. Una persona normal puede tener de 0 a 5 apneas por hora. Pero si esto se incrementa, que quizá puede llegar a tener 30 o 40, yo por ejemplo le he realizado estudios a pacientes que han estado 44 segundos sin respirar, el médico le recomienda hacerse un segundo estudio.
¿Qué otros transtornos puede diagnosticar este estudio?
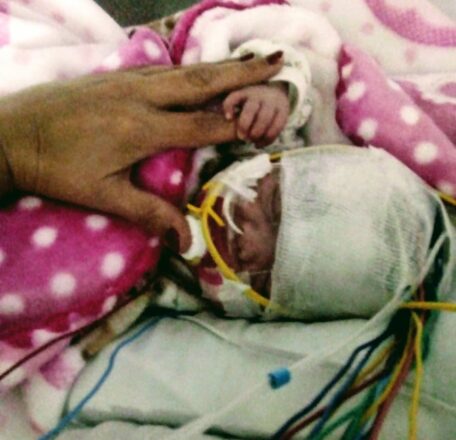
Puede detectar el sahos (síndrome de apneas e hipoapneas obstructivas del sueño), parapsomnias (interrupciones del sueño), movimientos de extremidades o piernas inquietas, se puede llegar a diagnosticar epilepsias, en cualquiera de sus tipos, focos, espigas, así como distintas enfermedades neurológicas como síndrome de Rett (trastorno que causa una pérdida progresiva de las habilidades motoras y del habla), narcolepsia (somnolencia extrema durante el día y ataques repentinos de sueño) y otras por medio de un protocolo que de acuerdo con el diagnóstico que se pide es neurológico o respiratorio. El estudio se hace a través de sensores y electrodos parecidos a los de un electroencefalograma, entre otros sensores.
¿Qué tratamientos se realizan para los trastornos del sueño?
El estudio de la apnea se hace con un aparato llamado CPAP que lo hace es enviarle al paciente, aire por presión mediante una máscara parecida a un nebulizador y se le gradúa de acuerdo a lo que la persona necesite por noche.
Generalmente las apneas son progresivas. Generalmente primero aparece el ronquido. En la garganta tenemos un músculo blando que se llama orofaringe. Cuando dormimos los músculos se tienden a relajar. Cuando este músculo se relaja a un 50%, se produce el ronquido, que es el paso previo a la apnea. Después si este músculo se aplana un 100%, ahí se produce la apnea. Entonces, este aparato, al enviar aire por presión, evite que el músculo se relaje.
El ronquido se origina en la garganta y no en la nariz. Por ahí vemos publicidades de banditas nasales que quizás sirven para la congestión, pero no para los ronquidos.
Después también como tratamiento está el tema de la medicación para lo que es la parte neurológica, dependiendo de la epilepsia que tenga el paciente. Por lo general se mandan estudios para ver si el paciente necesita control de medicación, se hace de noche con la medicación que el paciente está tomando y de acuerdo a si tiene alguna crisis durante el sueño, se varía la medicación. Después está la epilepsia refractaria, para la que no existe tratamiento. Lo que se hace acá es estudiar si el paciente puede llegar a entrar a quirófano y poder operar la lesión que tenga en el cerebro para que no tenga más esa epilepsia.
¿Cuándo es necesario hacerse una polisonnografía?
Generalmente cuando la persona tiene sobrepeso, somnolencia y cree que duerme bien. También si alguien tiene sobrepeso y mucha papada, es muy probable que tenga apnea del sueño, o si ha tenido catalepsia (pérdida momentánea de la movilidad) o sonambulismo.
También puede realizarse este estudio en los niños cuando tienen déficit de atención en el colegio o si quizás sienten alguna obstrucción respiratoria que puede ser por amígdalas, pólipos, o el tabique desviado, para ver si tienen apneas obstructivas. O si han tenido desmayos, convulsiones o picos de fiebres. En casos de bebés, he hecho estudios cuando tienen reflujos.
¿Es un estudio recurrente?
El estudio se hace una vez y de acuerdo a cómo ha sido el diagnóstico, el médico por lo general lo vuelve a pedir a los 6 meses. Por ejemplo, una persona con sobrepeso puede tener apneas. Pero si a lo largo de esos 6 meses baja de peso, las apneas pueden desaparecer.
En la parte neurológica se hacen siempre de forma recurrente, cada 6 o 12 meses. Yo por lo general hago estudios a niños con autismo, distintas clases de epilepsia o con algún trastorno neurológico.
De acuerdo a tu experiencia analizando el sueño de las personas ¿por lo general dormimos bien o mal?
La mayoría dormimos mal ya sea por el estrés, agotamiento, mala alimentación, la mala higiene del sueño (ver abajo), que hacen que tengamos una mala calidad de vida durante el día.
¿Por qué es importante dormir bien?
De acuerdo a cómo dormimos es cómo funcionamos al otro día con nuestros quehaceres diaros, el trabajo por ejemplo. En Buenos Aires me ha tocado hacerle estudios al personal ferroviario de la Ciudad y la mayoría tenía apnea.
¿Qué consecuencias nos puede traer dormir poco? ¿Y mucho?
No es tanto cuánto dormimos, sino cómo dormimos. Por ejemplo, si una persona duerme 8 horas pero tiene apneas del sueño, esto puede desencadenar con el tiempo en un ACV o en un paro cardiorrespiratorio porque durante mucho tiempo no estuvo oxigenando bien su cuerpo, quizá no le llegaba bien el oxígeno al cerebro o lógicamente el corazón a lo largo de todo ese lapso, fue sufriendo.